- 通常のショック兆候 + “外頸静脈怒張”。
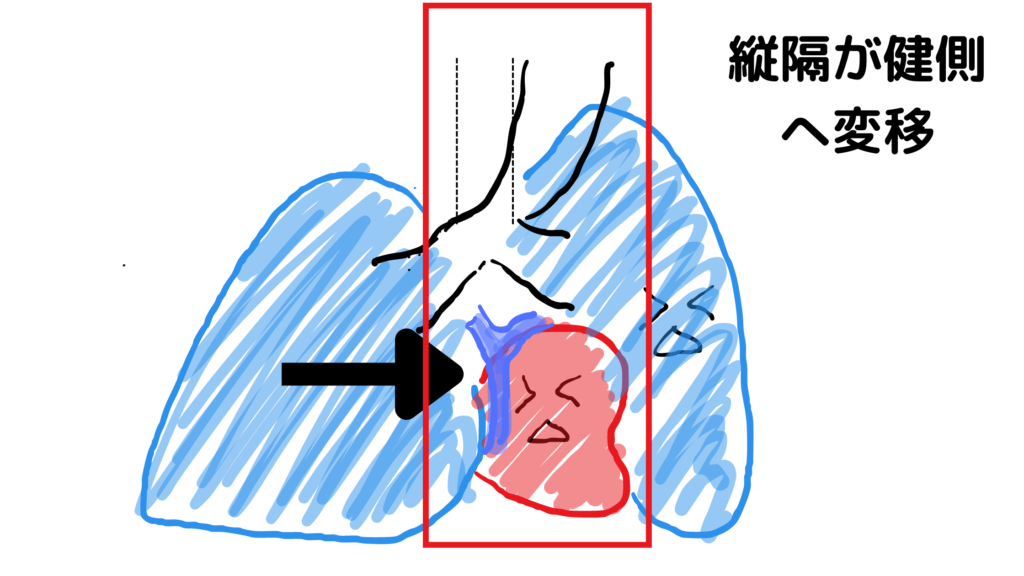
- 緊張性気胸は縦隔が健側へ偏位し、肺・上下大静脈を圧迫。
- 心タンポナーデは右心不全症状+ベックの3徴が特徴。
- 肺血栓塞栓症とは、下肢の深部静脈に生じた血栓が剥離し、右心系を経由して肺動脈に詰まった状態。
- 活動は搬送優先。
- 緊張性気胸に対するBVM処置は、症状を急速に進行させる恐れがあるので原則実施しない。
- 頸静脈怒張や気管偏位が見られる場合はCPAまたはCPAに移行する直前。
心臓以外が原因で、心臓に戻る血液量が減少しショックを起こします。
原因となる病態は少ないものの、他の病態と重なったり、症状が乏しかったりと発見までに時間がかかってしまうことがあります。
また、症状が多彩で覚えるのにかなり苦労するのではないでしょうか?
今回は、心外閉塞。拘束性ショックを病態別に解説したいと思います。
今回は症状を覚えるより、心臓、血管がどうなっているか把握することで症状がわかってきます。
心外閉塞・拘束性ショックとは?
心外閉塞・拘束性ショックの特徴!
- 通常のショック兆候 + “外頸静脈怒張”
心外閉塞・拘束性ショックとは、心臓以外に原因があり心臓に戻る血液量が減少し発症します。
特徴として、通常のショック兆候 + “外頸静脈怒張”が見られます。
心外閉塞ショックとは→心臓は元気だが血液が帰ってこない状態。
心外拘束ショックとは→心臓の動きが制限されている状態。
緊張性気胸
- 緊張性気胸は空気が一方向しか流れないため発症。
- 身体所見として、“頸静脈怒張”、“気管偏位”などの特徴的な症状。
- 縦隔が健側へ偏位し、肺・上下大静脈を圧迫。
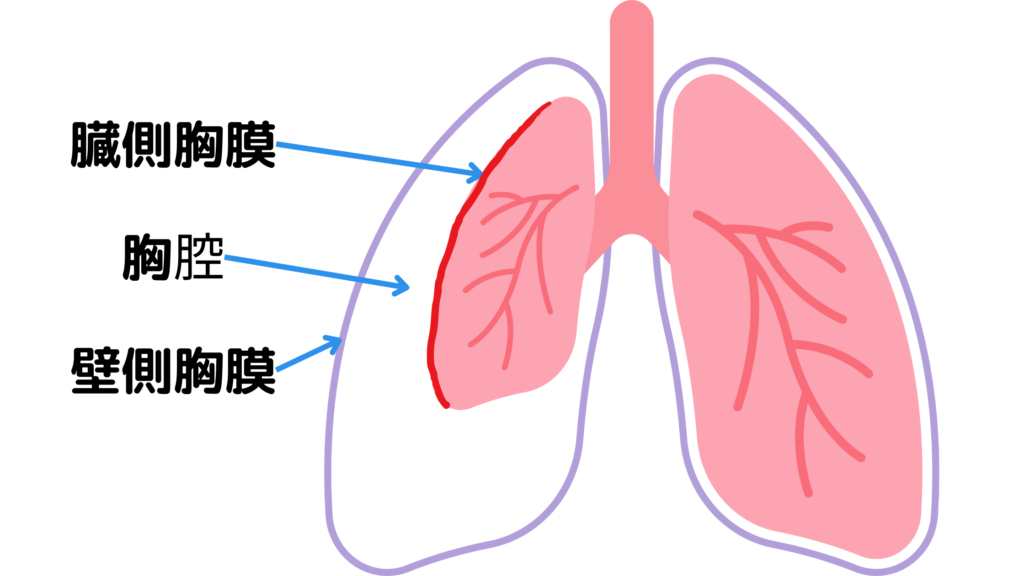
胸膜腔(壁側胸膜と臓側胸膜により囲まれるスーペース)に空気が侵入することを気胸と言います。
気胸が進行し、肺から漏れた空気が“肺”や“心血管”を圧迫することを“緊張性気胸”と言います。
緊張性気胸は自然気胸や、外傷、気管支損傷、胸壁の解放創などで発生します。
気胸と緊張性気胸の違として、気胸の場合は壁側胸膜と臓側胸膜の間は空気が出入りすることができます。
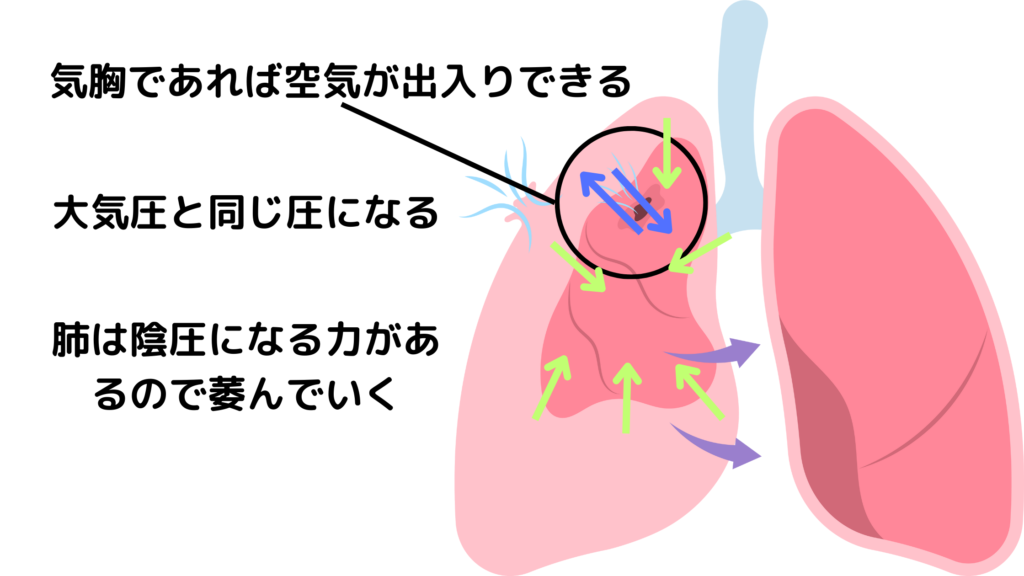
しかし、緊張性気胸の場合は空気が一方向にしか(出て行くことしかできない)流れないため起こります。この一方向に空気が流れることを“チェックバルブ機構”と言います。
<症状>
症状として、患側の胸腔内圧の上昇により“上・下大静脈”を圧迫。血液環流(心臓に戻る血液量)が減少しショックを引き起こします。
健側の肺を圧迫することで、呼吸困難、チアノーゼなどの症状も見られます。
身体所見として、“頸静脈怒張”、“気管偏位”などの特徴的な症状があります。
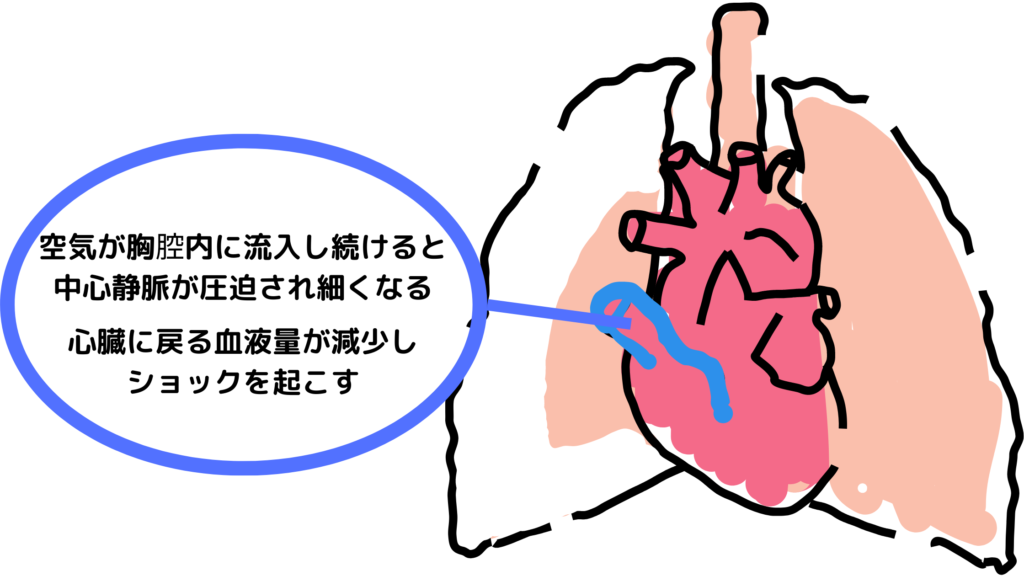
圧力が高いと皮下気腫、縦隔気腫が出たりもします。皮下気腫は圧したときの握雪感、縦隔気腫はHamman徴候(胸骨の上で、心拍にあわせてプチプチ言う音が聴こえる)が特徴的な所見です。
<緊張性気胸の特徴>
- 胸痛
- 呼吸音減弱
- 呼吸困難
- 患側での鼓音
- 頸静脈怒張
- 気管偏位
- 握雪感
心タンポナーデ

- 心タンポナーデは心臓の拡張障害でひき起こされる。
- 原因として、外傷性心破裂、急性心筋梗塞後の心破裂、急性大動脈解離の合併症、尿毒症、心膜炎など。
- 右心不全症状+ベックの3徴が特徴。
心タンポナーデとは、心嚢(心膜腔)に血液や滲出液などが貯留し心臓の拡張障害を引き起こすことで発症します。
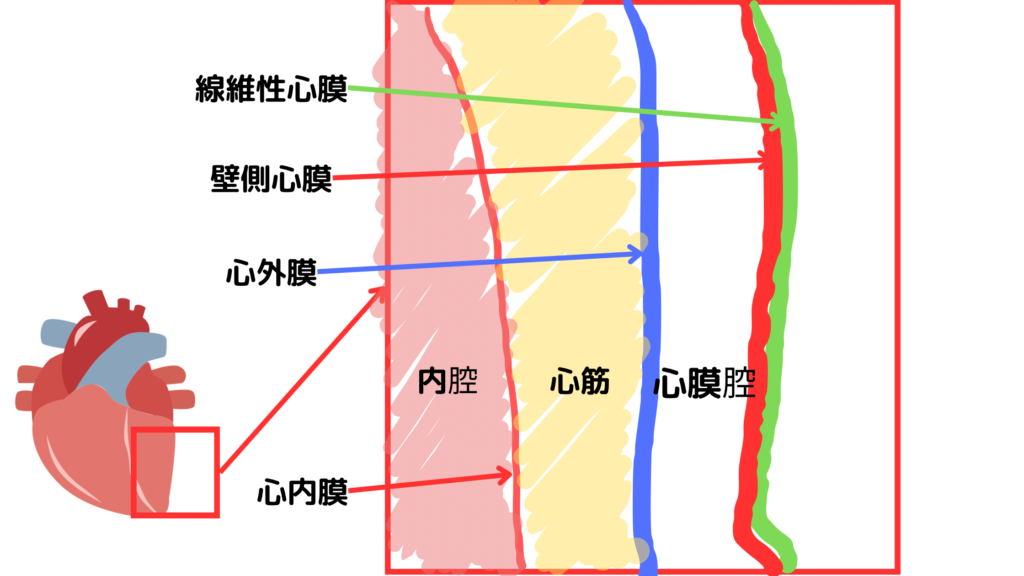
原因として、外傷性心破裂、急性心筋梗塞後の心破裂、急性大動脈解離の合併症、尿毒症、心膜炎など。
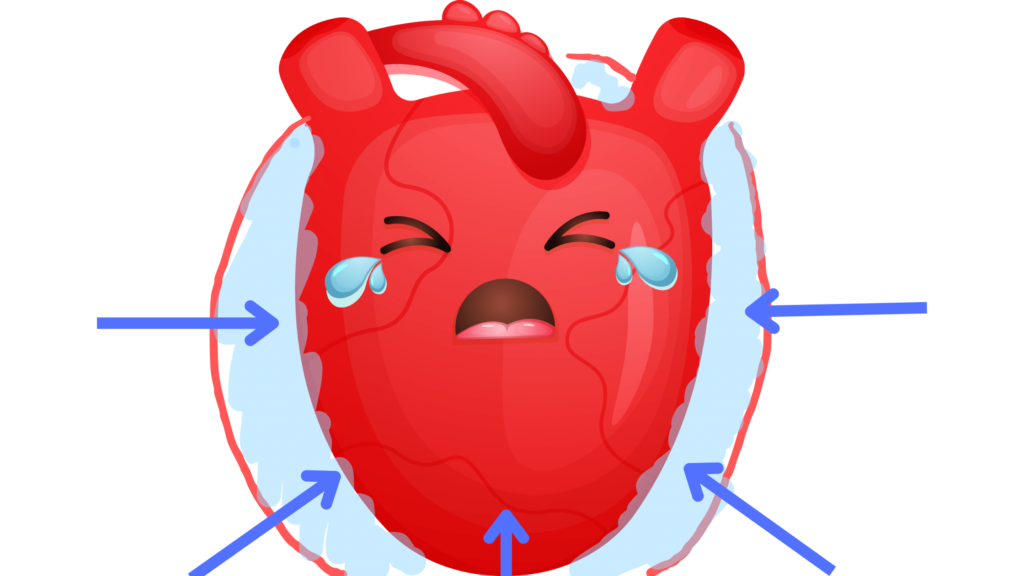
心臓が拡張できないと、血液が貯留し頸静脈怒張、中心静脈圧上昇、肝腫大(右心不全症状)。心拍出量が減少すると、心音減弱、頻脈、血圧低下(ベックの3徴)などの症状が現れます。
心臓は全身への血流量を維持させるため脈拍数を上げます(心拍出量低下のため)。
右心室と左心室の拡張する力を比べると、右心室が8mmHg。左心室が12mmHgと左心室の方が拡張する力が強いです。

つまり、心タンポナーデは拡張する力が弱い右心室から症状が出るんだね!
<症状>
- 頸静脈怒張
- 血圧低下
- 心音減弱
- 脈拍数増加
- 肝臓腫大
- 腹水(心不全徴候)
肺血栓塞栓症

肺血栓塞栓症とは?
- 肺血栓塞栓症とは、下肢の深部静脈に生じた血栓が剥離し、右心系を経由して肺動脈に詰まった状態。
肺動脈が詰まった結果、左心系への血流量が減少し同時に1回拍出量も減りショックを起こします。
<症状>
- 呼吸困難
- 胸痛
- 失神
- 頻呼吸
- 喀血
- 血圧低下
- 頸静脈怒張
- 下肢浮腫
- ホーマンズ徴候
ホーマンズ徴候とは深部静脈血栓症を疑う観察方法になります。
足の指を背屈させることで、ふくらはぎに痛み・違和感があれば陽性と判断し“深部静脈血栓症”を疑います。
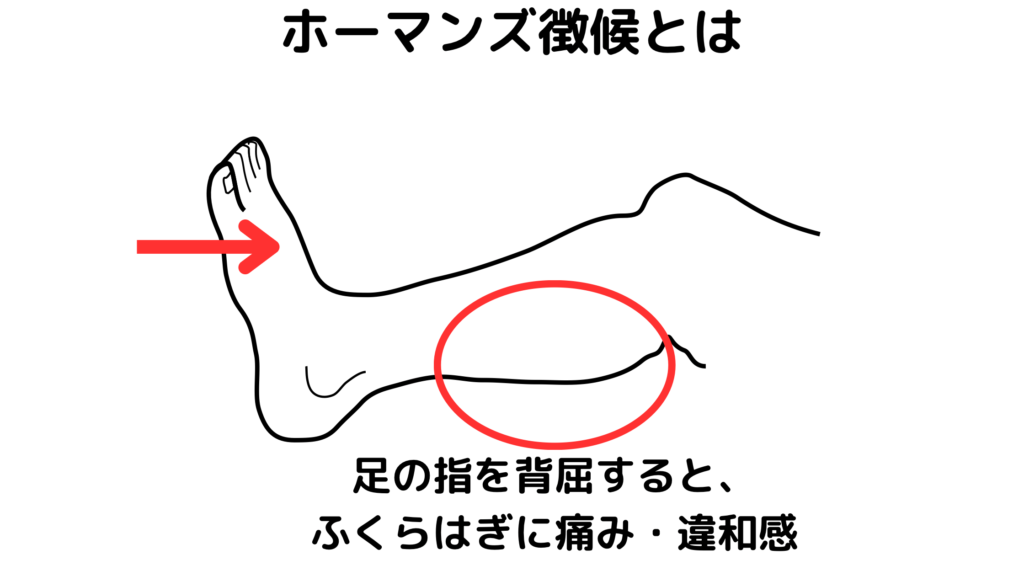
他に疑う所見として、患側の下肢浮腫、変色(赤黒い)など挙げられます。
<心電図>
肺血栓塞栓症には特徴的な心電図パターンがあります。
心電図上では、低酸素や低血圧による洞性頻脈または心房細動が認められます。
右心系に負荷を生じた場合、四肢誘導でSⅠQⅢTⅢのパターンが特徴的です。
Ⅰ誘導で深いS波、Ⅲ誘導でQ波と陰性T波が確認できます。
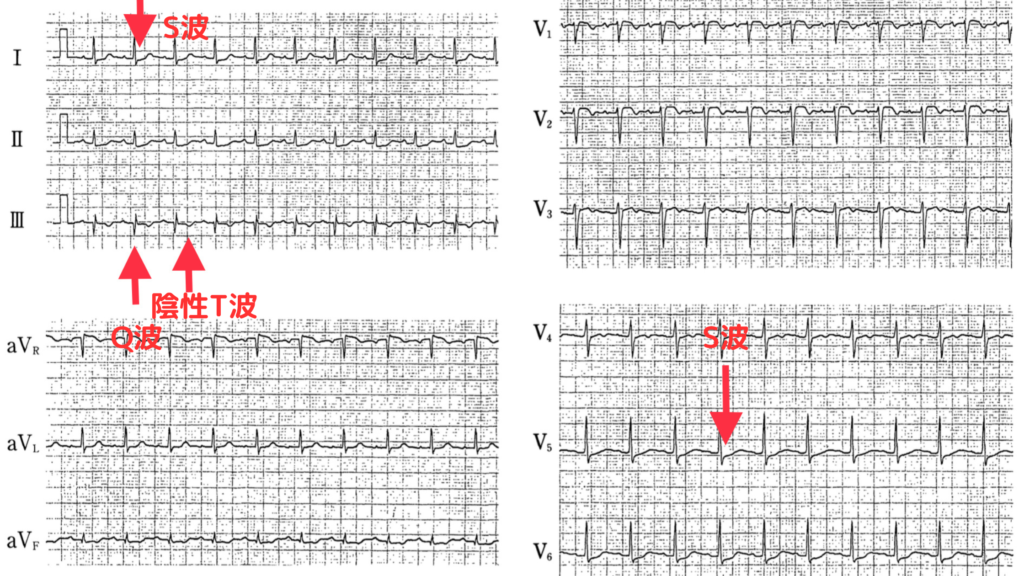

急激な右心負荷は、右脚ブロックが出ることもあるよ!
<肺血栓塞栓症の心電図診断>7項目のうち3項目を満たす。
- 不完全または右脚ブロックで、V1のST上昇や陰性T波を伴う。
- Ⅰ、aVf誘導に1.5mm以上を超えるS波がある。
- 全胸部誘導における以降帯がV3へ左方移動する。
- Ⅲ、aVf誘導におけるQ波、ただしⅡ誘導には見られない。
- 90°を超える右軸偏位。
- 肢誘導における5mm未満の低電位。
- Ⅲ、aVf誘導またはV1-V5誘導における陰性T波。
救急隊の活動

- 活動は搬送優先。
- 緊張性気胸に対するBVM処置は、症状を急速に進行させる恐れがあるので原則実施しない。
- 頸静脈怒張や気管偏位が見られる場合はCPAまたはCPAに移行する直前。
心外閉塞・拘束性ショックは、“治療抵抗性ショック”とも呼ばれています。
他のショックの病態とは異なり、原因除去、根本的治療することでショックを離脱することができます。
救急隊による、酸素、輸液よりも搬送が優先されるということです(酸素・体位管理などの処置は実施します)。
救急隊は心外閉塞・拘束性ショックを疑う通報内容や身体所見がある場合には、ドクターカーの要請や早期搬送を考慮して活動しましょう。
外傷などが原因で発生した心外閉塞・拘束性ショックに対しての輸液は有効ですが、根本的な治療は病院でしかできないため、搬送を遅らせてはいけません。
緊張性気胸に対するBVM処置は、症状を急速に進行させる恐れがあるので原則実施しないでおきましょう。
身体所見で確認できる“頸静脈怒張”や“気管偏位”などは病態の最後で確認できる所見です。
つまり、“頸静脈怒張”や“気管偏位”が見られる場合はCPAまたはCPAに移行する直前ということになります。



