- Ⅰ型呼吸不全とは高二酸化炭素血症を伴わない低酸素血症。
- Ⅰ型呼吸不全の場合、酸素投与により酸素化の改善が期待できる。
- Ⅱ型呼吸不全とは高二酸化炭素血症を伴う低酸素血症。
- Ⅱ型呼吸不全は酸素投与だけでは換気補助の期待ができないので、補助換気の検討が必要。
- Ⅰ型呼吸不全では基本的にSpO2を94〜98%、Ⅱ型呼吸不全(特に慢性呼吸不全)ではCO2ナルコーシスのリスクがあるためSpO2を88〜92%に維持。
呼吸不全とは、呼吸器の機能障害により、血液中の酸素や二酸化炭素の濃度が正常範囲から外れる状態。
呼吸不全には、Ⅰ型呼吸不全とⅡ型呼吸不全という2種類があり、原因や特徴が異なります。
この記事では、呼吸不全の種類と原因を理解するために、Ⅰ型呼吸不全とⅡ型呼吸不全の違いを解説したいと思います。
呼吸不全とは?
- 呼吸不全には高二酸化炭素血症を伴わない低酸素血症「Ⅰ型呼吸不全」と、高二酸化炭素血症を伴う低酸素血症「Ⅱ型呼吸不全」に分類。
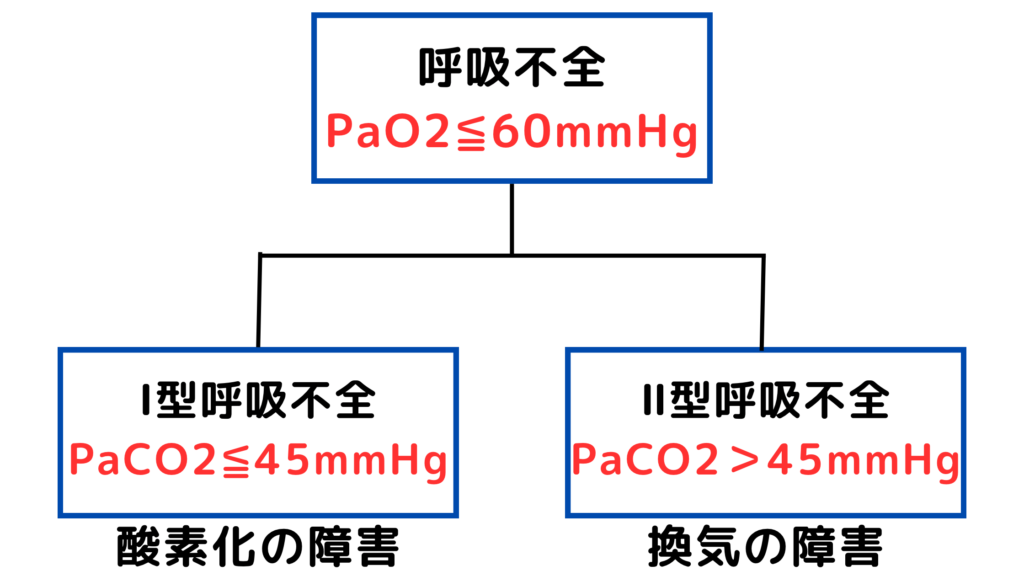
呼吸不全とは「動脈血酸素分圧(PaO2)が60mmHg以下の状態」と定義されています。

SpO2値は90%ってことだね!
呼吸不全には高二酸化炭素血症を伴わない低酸素血症「Ⅰ型呼吸不全」と、高二酸化炭素血症を伴う低酸素血症「Ⅱ型呼吸不全」に分類されます。
PaCO2が異常に高い状態を指し、PaCO2値が46mmHg以上。
PaCO2の急速な上昇は、脳血管の拡張にり頭蓋内圧を上昇させ頭痛や意識障害をきたす。
重症例では、痙攣、昏睡、循環虚脱など起こします。
また、呼吸不全が1ヶ月以上継続する状態を「慢性呼吸不全」。
Ⅰ型呼吸不全
- Ⅰ型呼吸不全とは高二酸化炭素血症を伴わない低酸素血症。
- Ⅰ型呼吸不全とは、気道や肺胞の障害により低酸素血症を生じ、頻呼吸や頻脈を呈す。
- Ⅰ型呼吸不全の場合、酸素投与により酸素化の改善が期待できる。
Ⅰ型呼吸不全とは、気道や肺胞の障害により低酸素血症を生じ、頻呼吸や頻脈を呈します。
【定義】動脈血酸素分圧(PaO2)が60mmHg以下、かつ、動脈血二酸化炭素分圧(PaCO2)が45mmHg以下。※PaCO2の正常値は35~45mmHg
【病態】ガス交換障害:肺胞に空気(外気)が入ってきても、血液中に酸素をうまく取り込めていない状態。肺胞内では拡散障害や換気血流比不均等などが生じている可能性がある。

原因には気道異物、肺炎、肺水腫、気胸、肺塞栓などがあるよ!

Ⅰ型呼吸不全は酸素化が障害されているんだね!
つまり、Ⅰ型呼吸不全とは高二酸化炭素血症を伴わない低酸素血症。
Ⅰ型呼吸不全の場合、酸素投与により酸素化の改善が期待できます。
低酸素状態が続くと、好気性代謝→嫌気性代謝になり、乳酸アシドーシスに進行します。
その結果、交感神経の緊張により頻脈、血圧上昇のバイタルサインになります。

酸素が欠乏すると臓器の機能低下や壊死、最終的には呼吸不全における死因となるよ!
Ⅱ型呼吸不全
- Ⅱ型呼吸不全とは高二酸化炭素血症を伴う低酸素血症。
- PaCO2の急速な上昇は、脳血管の拡張にり頭蓋内圧を上昇させ頭痛や意識障害をきたす。
- Ⅱ型呼吸不全は酸素投与だけでは換気補助の期待ができないので、補助換気の検討が必要。
Ⅱ型呼吸不全は、下気道や呼吸調節障害により高二酸化炭素血症を生じ、呼吸数の減少や二酸化炭素が蓄積することにより意識障害を呈するのが特徴。
【定義】動脈血酸素分圧(PaO2)が60mmHg以下、かつ、動脈血二酸化炭素分圧(PaCO2)が45mmHg以上。
【病態】換気障害:肺胞内に出入りするガスの量が少なく、血液中の二酸化炭素の排出・血液中に酸素を取り込むことが難しい状態。(肺胞低換気)

原因には、COPD、気管支喘息、肺炎などがあるよ!

Ⅱ型呼吸不全は換気の障害なんだね!
つまり、Ⅱ型呼吸不全とは高二酸化炭素血症を伴う低酸素血症。
PaCO2の急速な上昇は、脳血管の拡張にり頭蓋内圧を上昇させ頭痛や意識障害をきたします。

重症例では、痙攣、昏睡、循環虚脱などがあるんだったね!
Ⅱ型呼吸不全は酸素投与だけでは換気補助の期待ができないので、補助換気の検討が必要だね!
呼吸不全のある傷病者への対応
- 呼吸効率が悪いと換気運動で大量の酸素を消費して二酸化炭素を産生するため、呼吸筋に負担をけか悪循環に陥る。
- Ⅰ型呼吸不全では基本的にSpO2を94〜98%、Ⅱ型呼吸不全(特に慢性呼吸不全)ではCO2ナルコーシスのリスクがあるためSpO2を88〜92%に維持。
呼吸不全で呼吸仕事量が著しく増大した状態が続くと、疲労して自力で換気を保つことができなくなります。


浅く早い呼吸は換気の効率が悪いよ!
呼吸効率が悪いと換気運動で大量の酸素を消費して二酸化炭素を産生するため、呼吸筋に負担をけか悪循環に陥ります。
このような場合には、BVMなどによる補助換気を実施し、呼吸仕事量の軽減を図りましょう。
Ⅰ型呼吸不全に対しては、通常通りの酸素投与できますが、Ⅱ型呼吸不全の場合には注意が必要です。
特にCOPDなどは高濃度酸素投与することで呼吸抑制が起こり、CO2ナルコーシスに陥る危険性があります。
適切な酸素投与の目標値と実施基準を確認しておきましょう。
- SaO2≦90%。
- Ⅱ型呼吸不全の急性増悪時SpO2≦88%。
- 低酸素血症が予想される。
- ショック・外傷など。
Ⅰ型呼吸不全では基本的にSpO2を94〜98%、Ⅱ型呼吸不全(特に慢性呼吸不全)ではCO2ナルコーシスのリスクがあるためSpO2を88〜92%に維持するようにしましょう。



